Ricerche
Featured
Featured
Featured





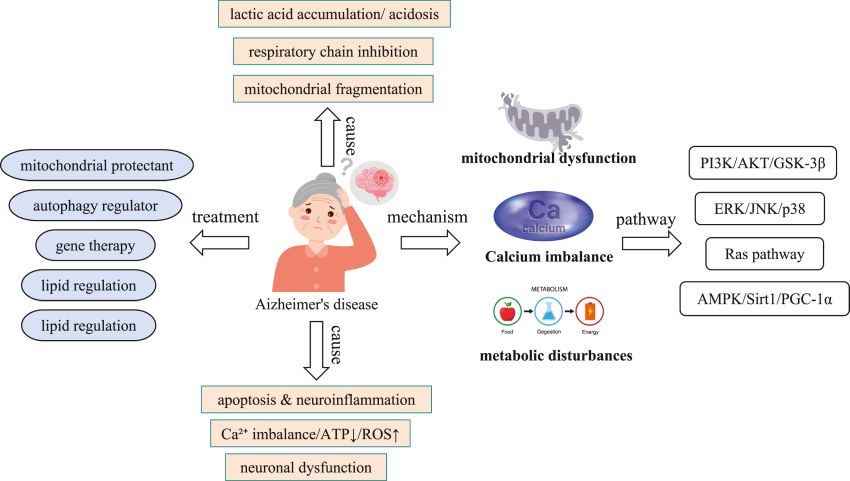





 Associazione Alzheimer OdV
Associazione Alzheimer OdV