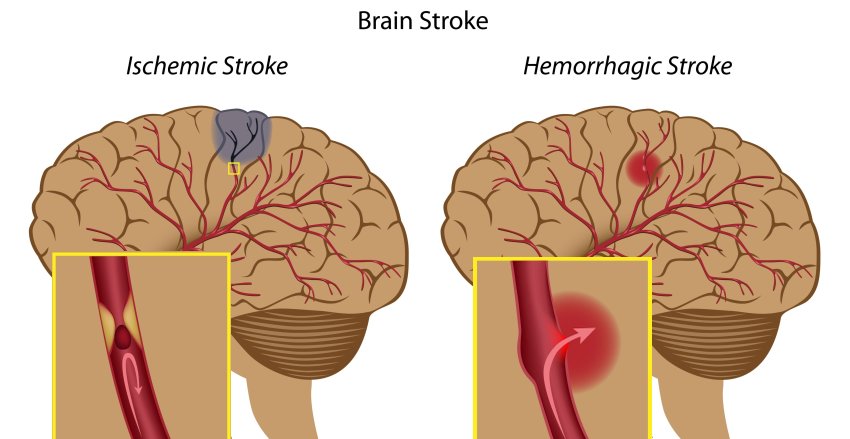
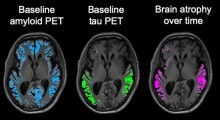
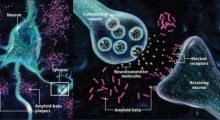
L'angiopatia amiloide cerebrale (CAA, cerebral amyloid angiopathy) è una condizione in cui la proteina amiloide si accumula nel cervello, indebolendo i vasi sanguigni. Le persone con CAA hanno una probabilità 4 volte maggiore di sviluppare demenza entro 5 anni, indipendentemente dal fatto che abbiano avuto o meno un ictus, secondo uno studio preliminare presentato alla International Stroke Conference 2026 dell'American Stroke Association tenuta a New Orleans dal 4 al 6 febbraio 2026.
L'angiopatia amiloide cerebrale (CAA) può portare a ictus emorragico (ictus da fuoriuscita di sangue) e aumenta il rischio di ictus ischemico (ictus causato da coaguli). Con l’avanzare dell’età, alcune proteine amiloidi possono accumularsi nei vasi sanguigni del cervello senza causare sintomi. Le persone ricevono una diagnosi clinica di CAA quando l’accumulo diventa abbastanza significativo da danneggiare i vasi e influenzare la funzione cerebrale.
In alcuni casi gravi, i depositi proteici possono causare la rottura delle pareti dei vasi sanguigni, portando alla fuoriuscita di sangue e al danneggiamento del cervello, e questo danno è chiamato sanguinamento o ictus emorragico. La CAA contribuisce anche al deterioramento cognitivo e si trova spesso nelle persone con morbo di Alzheimer (MA). Questo studio ha indagato il rischio di sviluppare demenza tra gli adulti con diagnosi di CAA, il legame tra CAA e ictus e il rischio di demenza.
"Molte persone con CAA sviluppano demenza; tuttavia, finora, i medici non avevano stime chiare e su larga scala su quanto spesso e quanto velocemente la demenza progredisce in questi pazienti", ha detto l'autore dello studio Samuel S. Bruce MD/MA, assistente professore di neurologia alla Weill Cornell Medicine di New York City. "Il nostro studio ha calcolato stime da un ampio campione di pazienti Medicare per stabilire se le persone con CAA hanno maggiori probabilità di ricevere una nuova diagnosi di demenza e per chiarire come CAA e ictus - separatamente e insieme - si legano a nuove diagnosi di demenza".
I ricercatori hanno analizzato le informazioni sanitarie di oltre 1,9 milioni di over-65 coperti da Medicare dal 2016 al 2022. Hanno esaminato i casi di demenza di nuova diagnosi e il modo in cui l’ictus ischemico ed emorragico sono correlati al rischio di demenza nelle persone con CAA. I pazienti sono stati monitorati nel tempo attraverso i cambiamenti della salute: nessuna CAA o ictus, solo CAA, solo ictus, sia CAA che ictus.
Seguendo lo stato di salute nel tempo, i ricercatori hanno potuto vedere quanto tempo ciascun paziente trascorreva in ciascuno stato e individuare l'insorgenza della demenza, ha spiegato Bruce. Hanno scoperto che la CAA aumentava notevolmente il rischio di sviluppare demenza entro la stima di 5 anni, anche più degli effetti dell’ictus. Dall’analisi è emerso:
- Il rischio di ricevere una diagnosi di demenza entro 5 anni dalla diagnosi di CAA era circa 4 volte più alto nelle persone con CAA (42%) rispetto alle persone senza CAA (10%).
- Le persone con CAA e ictus avevano 4,5 volte più probabilità di ricevere una diagnosi di demenza in un dato momento, rispetto agli adulti senza CAA né ictus.
- Le persone con CAA senza ictus avevano 4,3 volte più probabilità di ricevere una diagnosi di demenza in un dato momento, rispetto ai pazienti senza CAA né ictus.
- Gli adulti con solo ictus senza CAA avevano 2,4 volte più probabilità di ricevere una diagnosi di demenza in un dato momento, rispetto ai pazienti senza CAA né ictus.
"È emerso che il rischio di sviluppare demenza tra quelli con CAA senza ictus era simile a quelli con CAA con ictus, ed entrambe le condizioni avevano un aumento maggiore dell'incidenza di demenza rispetto ai partecipanti con solo ictus. Ciò suggerisce che meccanismi non correlati all'ictus sono determinanti per il rischio di demenza nella CAA", ha detto Bruce. “Questi risultati evidenziano la necessità di effettuare un rilevamento proattivo dei cambiamenti cognitivi dopo una diagnosi di CAA e affrontare i fattori di rischio per prevenire un ulteriore declino cognitivo”.
Secondo Steven M. Greenberg MD/PhD/FAHA, professore di neurologia alla Harvard Medical School di Boston, non coinvolto in questo studio, e autore di un commento, "le malattie dei piccoli vasi sanguigni del cervello contribuiscono in modo determinante alla demenza. Ciò è particolarmente vero per la CAA, che spesso è presente insieme al MA, creando un potente 1-2. Sappiamo che esiste il rischio di demenza dopo qualsiasi tipo di ictus, ma questi risultati suggeriscono un rischio ancora maggiore per i pazienti con CAA".
Le limitazioni dello studio includevano il fatto che i ricercatori hanno ottenuto informazioni sugli studi clinici dai codici di diagnosi amministrativa usati nelle richieste di assicurazione sanitaria ospedaliere e ambulatoriali presentate a Medicare. "Questi codici rappresentano in modo imperfetto le diagnosi cliniche e possono esserci classificazioni errate", ha affermato Bruce. I ricercatori hanno cercato di mitigare la limitazione usando codici che hanno dimostrato di acquisire con precisione le diagnosi corrette nei dati amministrativi. Inoltre, non avevano accesso ai dati di scansione per valutare in modo più rigoroso le diagnosi di CAA e ictus.
Sono necessarie ulteriori ricerche per confermare questi risultati, soprattutto con studi prospettici che seguano i pazienti nel futuro (invece di guardare indietro nel tempo). Tali studi dovrebbero includere approcci standardizzati per la diagnosi di CAA e ictus. Dettagli dello studio:
- Questo studio retrospettivo, che ha esaminato i dati passati, includeva informazioni provenienti da richieste di assistenza sanitaria sia ospedaliere che ambulatoriali per 1.909.365 adulti negli Stati Uniti coperti da Medicare. Di questi, 752 (0,04%) hanno ricevuto una diagnosi di CAA durante il periodo di studio.
- I partecipanti avevano 65 anni o più, con un'età media di 73 anni, 54% donne e 46% uomini, 82,4% bianchi, 7,3% neri e 10,3% di altri gruppi razziali.
- Lo studio ha usato i dati raccolti da Medicare sulle richieste di assicurazione sanitaria presentate da professionisti e ospedali nel corso dell'assistenza clinica. I ricercatori hanno avuto accesso ai dati degli anni dal 2016 al 2022.
Fonte: American Heart Association (> English) - Traduzione di Franco Pellizzari.
Riferimenti: American Stroke Association International Stroke Conference 2026, Abstract A110
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.






 Associazione Alzheimer OdV
Associazione Alzheimer OdV