
Un vecchio cliente è seduto nella mia sala di trattamento, le lacrime le cadono in grembo, sbriciola un fazzoletto fradicio, incapace di parlare per minuti mentre lotta per descrivere cos'è la vita quotidiana nel prendersi cura del coniuge con demenza.
Poiché sono una massaggiatrice che ha lavorato principalmente con gli anziani, questa scena è familiare e straziante. Altri 10.000 americani compiono 65 anni ogni giorno, secondo l'American Association of Retired People, quindi è anche una scena che si verifica più spesso ogni giorno negli studi di terapia di massaggio.
Più di 5 milioni di americani hanno attualmente la diagnosi di morbo di Alzheimer (MA), la forma più comune di demenza, e si prevede che tale numero crescerà a 14 milioni entro il 2060, secondo i CDC.
Se questa previsione si rivelerà accurata, i terapeuti del massaggio che stanno appena ora iniziando la loro carriera devono prepararsi a far fronte alle sfide di aiutare questa crescente popolazione di clienti, che comprende sia chi ha la diagnosi di Alzheimer sia i familiari che si prendono cura di loro.
Demenza o perdita di memoria
La paura della demenza è pressoché universale tra le persone dopo i 50 anni. Qualsiasi perdita lieve di memoria è affrontata con terrore e spesso non viene menzionata ad altri per paura di critica o giudizio.
È utile sapere che la 'perdita di memoria legata all'età' (PMLA) è un aspetto naturale dell'invecchiamento, accade a tutti e sembra non avere alcuna importanza predittiva nello sviluppo della demenza. Ecco alcune differenze chiave tra PMLA e demenza:
- La PMLA non è progressiva; i sintomi della demenza progrediscono invece in modo marcato e prevedibile.
- La PMLA è temporanea; una parola momentaneamente dimenticata tornerà più tardi nel giorno o forse domani; la perdita di memoria dovuta alla demenza è permanente.
- La PMLA non influenza cognizione o giudizio; la demenza influenza in modo significativo e progressivo il pensiero e il comportamento.
- La PMLA lascia intatte le capacità comunicative e di linguaggio; la demenza ostacola gravemente la parola e la comunicazione.
- La PMLA non influenza la personalità; la demenza di solito altera notevolmente la personalità.
Una condizione separata, il 'lieve decadimento cognitivo' (MCI, mild cognitive impairment), sembra aumentare la probabilità di sviluppare la demenza, e talvolta è evidente solo in retrospettiva ai familiari della persona interessata. Nell'MCI, può essere influenzata solo la cognizione (MCI non amnestico, naMCI), ma per alcuni può esserlo anche la memoria (MCI amnestico, aMCI), sebbene non sia sufficientemente grave da interferire con il funzionamento quotidiano.
Per chiunque abbia sintomi di entrambi i tipi di MCI, una diagnosi precoce e accurata è fondamentale per l'intervento e la pianificazione. Per alcuni pazienti con MCI, la normale cognizione in seguito ritorna. Per altri, i sintomi sono causati da effetti collaterali o interazioni farmacologiche, che escludono la diagnosi di MCI e consentono aggiustamenti che ripristinano la normale memoria e cognizione.
Come la demenza cambia il cervello
La demenza rappresenta cambiamenti organici nel tessuto cerebrale che influenzano progressivamente la funzione cerebrale.
I fattori di rischio generici comprendono un'età superiore ai 65 anni, la storia familiare (possono essere identificate mutazioni genetiche specifiche) e alcune condizioni di salute preesistenti come la sindrome di Down o il diabete di tipo 1.
I fattori di rischio selettivi sono quelli che possono essere considerati gestibili o prevenibili, come il fumo, il consumo eccessivo di alcol e le condizioni di salute che possono essere correlate allo stile di vita, come ipertensione, aterosclerosi e diabete di tipo 2.
Anche i fattori di rischio sociale hanno un ruolo: le evidenze suggeriscono che la mancanza di interazione sociale in un anziano, forse il risultato di una perdita non corretta di udito o vista, può contribuire all'insorgenza dei sintomi della demenza.
Segni e sintomi di demenza variano in base all'area del cervello interessata, in genere precedono la diagnosi di oltre un decennio e sono classificati come menomazioni cognitive o alterazioni psicologiche:
- Le menomazioni cognitive comprendono perdita di memoria, più pronunciata a breve termine; confusione o disorientamento; scarsa coordinazione e controllo motorio; riduzione della capacità di ragionamento, giudizio, pianificazione o esecuzione di compiti complessi o organizzazione di informazioni.
- Le alterazioni psicologiche possono essere distinte per ogni stadio della demenza. Le alterazioni precoci possono includere sbalzi d'umore; ansia, depressione e crescente frustrazione; perdita di consapevolezza sociale; episodi di vagabondaggio; e un fenomeno noto come sundowning (sindrome del tramonto), che descrive agitazione o irrequietezza quando il giorno finisce e inizia la sera.
Le alterazioni successive diventano più preoccupanti e possono includere paranoia, allucinazioni, rabbia e violenza fisica.
Forme di demenza
Diversi tipi di demenza influenzano la memoria e la cognizione in vari modi. Le forme più comuni di demenza includono:
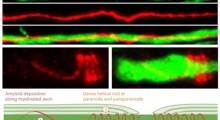
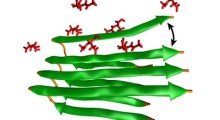
- Demenza di Alzheimer, che rappresenta dal 60 all'80% delle diagnosi di demenza. In questa forma, la proteina amiloide-beta (placche) si accumula all'esterno dei neuroni e all'interno dei neuroni si sviluppano fili contorti di proteina tau (grovigli), che alla fine causano la morte dei neuroni. Il MA progredisce gradualmente, partendo dalla lieve compromissione, con sottile irritabilità, alla completa perdita di capacità di restare eretti in piedi, rispondere o controllare i movimenti. L'aspettativa di vita è in genere da 8 a 10 anni dopo la diagnosi di MA.
- I sintomi della demenza ad esordio precoce possono emergere già poco prima o poco dopo i 40 anni. La diagnosi è spesso ritardata perché la demenza è inaspettata in una persona così giovane, sebbene diagnosi e farmaci precoci possano ritardare la progressione. Con un legame genetico più forte, la demenza ad esordio precoce rappresenta il 5% di tutte le diagnosi di MA.
- La demenza vascolare rappresenta il 10% dei casi di MA e ha un esordio più tardo, spesso dopo gli 80 anni. La demenza vascolare è collegata al blocco dei vasi sanguigni nel cervello, che porta all'ictus; si chiama anche demenza post-ictus e può coesistere con il MA.
- La demenza da corpi di Lewy (DLB) è caratterizzata da gruppi anomali di proteina alfa-sinucleina nei neuroni chiamati corpi di Lewy, che prendono il nome dal ricercatore che li ha identificati. I sintomi della DLB sono distinti e comprendono compromissione visuo-spaziale (percezione della profondità) precoce; disturbi del sonno; allucinazioni visive ben formate; e lentezza e squilibrio dell'andatura che possono causare cadute; ma, a differenza di altre forme, nessun significativo deterioramento della memoria. La DLB può essere presente a fianco del MA o della demenza vascolare.
- La demenza frontotemporale (FTLD) ha spesso un esordio precoce (età 45-60 anni) ed è caratterizzata da cambiamenti della personalità e del comportamento e dalla difficoltà a produrre e comprendere il linguaggio, sebbene la memoria sia spesso risparmiata fino alle fasi successive.
Considerazioni per i clienti con demenza
La pianificazione del trattamento di massaggi per i clienti con qualsiasi forma di demenza si concentra sulla creazione di un ambiente che promuove la sicurezza e il comfort del cliente, stabilendo un rapporto di fiducia, comunicando efficacemente e adattandosi alla progressione della malattia.
Semplici adattamenti all'ambiente di trattamento possono aiutare a garantire sicurezza e comfort a un cliente ambulatoriale con demenza che riceve un massaggio a casa o nello studio del professionista:
- Ridurre il disordine e i suoni estranei, consentendo al cliente di concentrarsi su una singola attività o interazione, senza distrazione; lavorare senza musica, ad esempio, o con conversazioni estranee, può essere d'aiuto.
- Nascondere o rimuovere oggetti appuntiti, candele accese, chiavi: tutto ciò che può essere usato per fare danni o autolesionismo.
- Ridurre al minimo il rischio di caduta rimuovendo i tappeti, garantendo un'adeguata illuminazione ambientale ed eliminando la necessità di salire le scale.
- Scegli una sala per trattamenti più piccola, se disponibile, e lascia la porta aperta: un cliente con demenza può sentirsi distratto, fuori controllo e persino spaventato in uno spazio più ampio che sembra ingestibile.
- Quando si lavora a casa del cliente, evitare di far valere il controllo sul suo spazio; chiedere di spegnere la televisione o la radio e consentire al cliente di ricevere il trattamento dove si trova più a suo agio.
La fiducia è la cruciale
Stabilire un rapporto di fiducia è cruciale affinché il tocco terapeutico abbia successo per un cliente con demenza, e inizia con l'introduzione iniziale: trova il contatto visivo e sorridi, usando il nome fornito come preferito del cliente.
Crea una presenza calma ed evita di parlare ad alta voce o in modo stridente. Chiedi il permesso di tenere la mano del cliente, disimpegnandoti delicatamente se mostra segni di riluttanza o disagio, come trattenere il respiro, serrare i denti o evitare il contatto visivo.
Mantenere coerente il professionista, l'orario dell'appuntamento e la sala di trattamento, quando è possibile; questo eliminerà la necessità di riadattare ad ogni appuntamento.
Competenze comunicative efficaci creano un'atmosfera che protegge il cliente dal sentirsi giudicato o non tenuto di conto. Per cominciare, includi il cliente nell'intervista di assunzione, se ciò non causa angoscia.
Mantieni semplice la tua terminologia ed evita domande complesse che richiedono l'organizzazione delle informazioni prima di rispondere. Ad esempio, invece di chiedere al cliente "Puoi venire per un appuntamento il prossimo martedì pomeriggio alle 2 o alle 3?", potresti chiedere "Puoi venire il prossimo martedì?", seguito da "Le 2 vanno bene?”
Offri una o due scelte che il cliente nella demenza in fase iniziale può fare senza stress, come ad esempio se iniziare la sessione con le mani o i piedi o se ascoltare la musica. Tieni presente che con il progredire della demenza, questa opzione può causare angoscia e deve essere evitata.
Sii consapevole che un accordo senza comprensione è un'abilità comune precoce di coping (= di far fronte) per chi ha la demenza. Sostituisci i punti importanti usando parole diverse e, se necessario, consenti alla persona che accompagna il cliente di aggiungere o modificare informazioni.
La seguente tabella riassume le strategie di comunicazione efficaci:
Strategie che supportano il cliente
- Concordare,
- sviare l'attenzione, distrarre,
- rassicurare,
- raccontare i propri ricordi,
- ripetere,
- chiedere e guidare delicatamente,
- incoraggiare,
- rafforzare.
Strategie che giudicano il cliente
- Argomentare, discutere,
- ragionare, svergognare,
- dare lezioni,
- ricordare,
- rammentare,
- comandare,
- condiscendere,
- forzare.
Modifica le tue sessioni
Le modalità e le tecniche che non richiedono al paziente di svestirsi e una partecipazione minima del cliente hanno maggiori probabilità di essere accettabili e promuovere il rilassamento per un cliente con demenza. Inoltre, prova questi suggerimenti:
- Limita la durata della sessione e rimani vigile sulla volontà del cliente di continuare.
- Utilizza lubrificante per uso alimentare, come olio di cocco o di vinaccioli, nel caso in cui il cliente decida di assaggiare ciò che viene applicato.
- Considera di limitare il tocco iniziale a mani, piedi, viso e cuoio capelluto, aggiungendo avambracci, parte inferiore delle gambe e collo nelle sessioni successive, con l'accordo del cliente.
- Sintonizzati sulle mutevoli esigenze del cliente. Man mano che la demenza progredisce, il cliente può diventare riluttante ad accettare il tocco o non rispondere alla presenza del professionista. Quando si sviluppa questa fase, è saggio verificare queste osservazioni con i caregiver quotidiani e descriverle ai familiari. Se e come continuare il massaggio è una decisione che è meglio prendere con la loro partecipazione e consenso.
Demenza ed etica del praticante
Con questa popolazione abbondano le questioni etiche: che cosa costituisce un tocco significativo? È richiesta la partecipazione del cliente? Cosa costituisce il consenso informato al trattamento? Qualcuno che agisce per conto del cliente può fornire il consenso informato? Quale ruolo svolge il comfort del professionista nella decisione di continuare il massaggio?
Non esiste una sola risposta corretta a questi potenziali dilemmi e il professionista può sottoporsi a un processo di lutto ogni volta e in qualunque modo finisca il rapporto con questo cliente.
Includere supervisori, tutor di fiducia e colleghi nel processo può aiutare il professionista a trovare la pace con l'eventuale decisione e un percorso verso la chiusura.
Il tuo tocco è significativo
Fornire un tocco significativo verso la fine della vita può essere una benedizione per il cliente e un dono per il professionista, e la profondità della perdita può essere vista come emblema della ricchezza ultima dell'esperienza.
Fonte: Julie Goodwin LMT in Massage Magazine (> English text) - Traduzione di Franco Pellizzari.
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer onlus di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.







 Associazione Alzheimer OdV
Associazione Alzheimer OdV