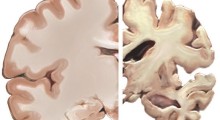
Un'esperienza del mese scorso nel Pronto Soccorso di un ospedale con mia moglie Clare, già confusa e disorientata a causa dell'Alzheimer (AD), ha rinforzato la mia forte sensazione che il personale del pronto soccorso deve avere una formazione specifica, per diagnosticare e il trattare più efficacemente e più umanamente i pazienti con AD.
L'ambiente e i suoni non familiari di un pronto soccorso possono essere spaventosi per chiunque, ma mettono particolarmente a disagio chi ha l'AD, soprattutto se è anche affetto da una forte ansia.
Ansia enfatizzata da una serie di attività come mettersi il camice dell'ospedale, sdraiarsi su una barella, sentire gli aghi della flebo e dell'esame del sangue inseriti nelle braccia, sentire i tamponi adesivi sul petto per un elettrocardiogramma, sentire la fascia stretta al braccio per la pressione del sangue, ed essere portata sulla sedia a rotelle in altre camere per test supplementari. Ha intensificato la sua ansia anche vedere luci fluorescenti ambientali molto luminose, sentire grida di dolore di pazienti nelle vicinanze, e passare ore su una barella in un corridoio stretto di un pronto soccorso sovraffollato.
Mentre si trovava su quella barella nel corridoio, Clare ha visto una serie di pazienti malati, gementi e sanguinanti, usciti su sedie a rotelle dalle ambulanze. Ha visto macchinari del PS spinti costantemente avanti e indietro. Questa atmosfera non era certo favorevole a calmare un paziente di AD con problemi di ansia che non aveva ancora fatto la colazione o il pranzo, e che non aveva ancora preso parte dei farmaci quotidiani, compresi quelli dati proprio per ridurre l'ansia.
So che ci sono ragioni mediche che legittimano il divieto di mangiare o prendere medicine al pronto soccorso fino all'analisi dei risultati dei test. Tuttavia, Clare ha dovuto attendere quasi sei ore prima che i medici permettessero di avere cibo o medicine, e quella lunga attesa ha contribuito ancora di più all'ansia.
Il personale del PS deve praticare il triage quando è molto occupato. Lo capisco. Ma le esigenze dei pazienti di AD semplicemente devono avere una priorità maggiore. Non ci sono scuse che giustificano 30-45 minuti di ritardo tra il momento in cui un medico ordina una flebo IV salina e il momento in cui è applicata, né c'è alcuna scusa per le quasi tre ore prima che venga analizzato un semplice campione di sangue.
Dopo che è finita l'ultima flebo e che fosse completata l'analisi del sangue, Clare è rimasta per diverse ore con aghi nel braccio. Quegli aghi avrebbero potuto essere rimossi quando i medici sapevano che non aveva più bisogno di flebo o sangue da analizzare ma, nonostante le mie ripetute richieste agli infermieri di rimuoverli, quegli aghi sono rimasti nel braccio perché i medici non avevano ancora avuto il tempo di dare l'ordine di rimuoverli. Nel frattempo, Clare tentava continuamente di tirare fuori gli aghi e, alla fine, c'è riuscita, cominciando a sanguinare in due punti.
Il personale del PS deve capire che le persone con AD, in particolare quelli che soffrono anche di ansia grave, tramontano con la fine del giorno. Il personale deve fare tutto il possibile per minimizzare ed evitare lunghi ritardi procedurali per ridurre l'ansia dei pazienti con AD.
Il personale del PS deve anche sapere che i pazienti con AD non sono mai fonti affidabili di informazioni e se un caregiver è presente, tutte le domande devono essere rivolte a lui, non al paziente con AD. I medici spesso hanno provocato più ansia ponendo ripetutamente domande a Clare sul perché lei era lì e se le faceva male qualcosa, mentre avrebbe dovuto essere ovvio fin dalla prima risposta che non aveva la minima idea di quello che le chiedevano.
Ho detto ai dottori che ero il marito di Clare e che lei era in uno stadio avanzato di AD. Ho detto che era quasi svenuta quella mattina nel loro ospedale psichiatrico, dove era in cura per l'ansia grave, ed è stata trasportata al loro PS a seguito di quell'incidente. Ho detto che avrei potuto rispondere a tutte le loro domande. Ma i medici hanno continuato a fare a Clare una domanda dopo l'altra che non capiva e a cui non poteva rispondere, non facendo altro che aumentare la sua ansia ... e la mia frustrazione!
Il personale del PS dell'ospedale semplicemente deve informarsi di più sulle esigenze particolari dei pazienti di AD, in particolare quelli con problemi di ansia, e capire che hanno la responsabilità di mettere i pazienti di AD in un ambiente meno spaventoso il più rapidamente possibile.
I caregiver devono rimanere vigili quando una persona cara con AD viene inviata al PS di un ospedale. I caregiver devono diventare delle "ruote cigolanti", ricordando ripetutamente al personale sanitario le esigenze dei loro cari in modo da non si perdano nella confusione del triage, ma anche per aiutare a ridurre paure e ansie della loro persona cara. Ma fino a quando i medici non diventano più informati sui bisogni dei pazienti con Alzheimer, i pazienti di AD non faranno che soffrire inutilmente.
Fonte: Allan S. Water in Huffington Post (> English text) - Traduzione di Franco Pellizzari.
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non dipende da, nè impegna l'Associazione Alzheimer onlus di Riese Pio X. I siti terzi raggiungibili da eventuali links contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.






 Associazione Alzheimer OdV
Associazione Alzheimer OdV