Anche se il disordine può dare fastidio, in genere non rappresenta una minaccia alla salute, a meno che tu non sia un neurone che sta invecchiando.
Quando le cellule cerebrali invecchiano, alcune proteine all'interno e intorno alla cellula si ripiegano in modo errato (misfolding). Si avvolgono nella forma sbagliata, incapaci di fare il loro lavoro di routine. Poi si appiccicano tra loro formando grumi minacciosi.
Se lasciata accumulare, questa "spazzatura" può sopraffare i sistemi di controllo qualità delle cellule nervose, innescando disturbi cerebrali incurabili come l'Alzheimer, il Parkinson e la corea di Huntington.
Così, mentre tali malattie producono sintomi distinti e si spendono miliardi di dollari alla ricerca di farmaci potenziali che prendono di mira i singoli colpevoli molecolari, alcuni scienziati stanno scommettendo su approcci trasversali che potrebbero funzionare per diversi disturbi.
Piuttosto che rincorrere le proteine come l'amiloide-beta per l'Alzheimer o l'alfa-sinucleina per il Parkinson, un ricercatore ha impostato un approccio diverso: "Ho optato per l'idea che forse dovremmo sbarazzarci del maggior numero possibile di proteine mal ripiegate e brutte di aspetto", dice Karen Duff, neuroscienziato della Columbia University.
Sono le strategie che potenziano i programmi di controllo qualità della cellula (piuttosto che disarmare specifiche proteine patologiche) a mostrarsi promettenti negli animali da laboratorio che servono come modelli per le malattie neurodegenerative umane, come l'Alzheimer, il Parkinson, la corea di Huntington, la sclerosi laterale amiotrofica (SLA) e la demenza frontotemporale.
Diverse molecole sono entrate nella sperimentazione umana. C'è ancora una lunga strada per arrivare a terapie approvate, ma un crescente corpo di ricerca di base sta alimentando la ricerca di farmaci che interagiscono con i processi di pulizia cellulare per fornire approcci generici al trattamento di una mega-classe di disturbi cerebrali.
Le cellule hanno due sistemi principali per depurare le proteine in eccesso o danneggiate.
- La maggior parte della pulizia rapida avviene in unità di smaltimento dei rifiuti cilindrici chiamati proteasomi, che tagliuzzano il materiale non necessario in pezzi più piccoli, che possono essere riciclati in nuove proteine. I proteasomi tengono anche sotto controllo la spazzatura cellulare rompendo le proteine mal ripiegate.
- Quando questi farabutti si uniscono e la banda diventa troppo grande, la cellula chiama un secondo processo di degradazione: l'autofagia. Derivato dal greco "auto-mangiarsi", il sistema dell'autofagia manda gli aggregati proteici e i componenti cellulari malfunzionanti in compartimenti acidi chiamati lisosomi, dove gli enzimi li masticano.
Nelle prime fasi dell'Alzheimer e di altre cosiddette proteinopatie (disturbi causati da una proteina malformata), delle particolari proteine adottano la forma sbagliata e si uniscono con altre simili deformate, formando conglomerati che si accumulano nel cervello. Per un po' le squadre di pulizia della cellula tengono a bada la spazzatura, mandando gli aggregati proteici alla degradazione non appena iniziano ad accumularsi. Il ritmo dell'autofagia, tuttavia, rallenta con l'età. Nel corso del tempo, crescenti cumuli di proteine anomale sopraffanno il sistema e la cellula si ammala e muore; o, almeno, questo è quello che si è sempre pensato.
Ma il problema va molto più in profondità; non è che semplicemente le proteine anomale si aggregano e intasano il cervello. Gli scienziati stanno scoprendo che molte delle proteine che si torcono irregolarmente hanno di norma dei compiti importanti nel sistema di smaltimento stesso che dovrebbe aiutare le cellule a sbarazzarsi di loro, dice il neurobiologo Ralph Nixon della New York University.
Il problema è stato tracciato fino al livello di geni specifici. Alcune mutazioni di malattie trasformano in storte le proteine regolari, facendole ripiegare nella forma sbagliata. Le proteine mal ripiegate spesso si comportano male, danneggiando il sistema di pulizia della cellula e rendendo l'organismo più suscettibile a qualsiasi tipo di proteinopatia.
Una famosa proteina malformata è la presenilina-1. Questa proteina fa parte del motore enzimatico che produce un grande quantità di amiloide-beta (un colpevole molecolare chiave dell'Alzheimer), ritagliandola da una proteina precursore più grande chiamata APP. I difetti nel gene della presenilina-1 possono causare la rara forma ereditaria di Alzheimer che colpisce in giovane età.
Oltre all'amiloide però, la presenilina-1 ha una funzione cruciale benefica. Lavorando con Ana Maria Cuervo, professore dell'Albert Einstein College of Medicine, Nixon e i suoi collaboratori hanno scoperto che la presenilina-1 aiuta a controllare l'acidità dei lisosomi. I neuroni con presenilina-1 anomala eliminano male i rifiuti e accumulano gli aggregati proteici nocivi.
Più di recente il team di Nixon ha scoperto che l'APP ostacola i sistemi di smaltimento dei rifiuti in raggruppamenti nervosi che vacillano e innescano il declino della memoria nelle prime fasi dell'Alzheimer. Insieme con lo studio precedente sulla presenilina-1, questi risultati evidenziano il potenziale delle terapie che puntano i percorsi di degradazione delle proteine per aiutare le cellule a gestire l'accumulo di molecole patologiche dannose.
La necessità di nuovi approcci è stato evidenziato anche la scorsa settimana alla conferenza annuale dell'Alzheimer's Association a Toronto. L'Alzheimer è una malattia per la quale non ci sono ancora trattamenti che alterano radicalmente il corso della malattia, visto che, esperimento dopo esperimento, tutti i farmaci candidati sono finiti in un fallimento.
La ricerca in Parkinson e corea di Huntington ha scoperto ulteriori esempi di proteine che, se mutate, ostacolano i processi di eliminazione delle proteine dei neuroni. Il gruppo della Cuervo ha scoperto che una proteina mutante associata ad una versione ereditabile del Parkinson rovina i canali lisosomiali. Ciò porta la proteina alfa-sinucleina a crescere e a formare grumi tossici in aree del cervello che controllano la funzione motoria.
L'anno scorso la Cuervo ha collaborato con Sheng Zhang, professore dell'Università del Texas di Houston su esperimenti che dimostrano che l'huntingtina (la proteina dell'Huntington) aiuta il sistema dell'autofagia delle cellule a identificare quello che dovrebbe eliminare. I ricercatori si erano concentrati così tanto sulla tossicità dell'huntingtina che è stato sorprendente scoprire che questa molecola ha un lavoro quotidiano normale da fare, ha notato la Cuervo. Piuttosto che essere il cattivo ragazzo che tiene occupato il sistema di pulizia, l'huntingtina "è anche una parte del personale delle pulizie. Ciò cambia il modo in cui dobbiamo affrontare il problema".
Negli ultimi anni la Cuervo e i suoi collaboratori hanno scoperto che potenziare un pò il team delle pulizie può fare molto. La parte più difficile è capire quali parti affinare. "Ci sono molti modi per pulire la casa, con l'aspiratore, con la scopa", dice la Cuervo. Allo stesso modo, nelle cellule "ci sono molti modi per portare le proteine al lisosoma". I lisosomi sono la destinazione finale delle proteine deformi che sono degradate dal sistema dell'autofagia. Un tipo di autofagia intrappola pezzi di materiale cellulare in "borse" che si fondono con i lisosomi. Un ramo diverso dell'autofagia (una specialità del laboratorio della Cuervo) coinvolge dei chaperoni (guide, ciceroni) molecolari che scortano ai lisosomi le proteine con comportamento anomalo attraverso dei tunnel speciali.
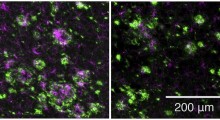
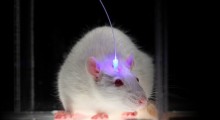
Diversi anni fa, il suo team ha progettato una sostanza chimica che aiuta le cellule a produrre più componenti del tunnel. Quando è stato testato su cellule di coltura, il composto ha attivato specificamente l'autofagia mediata da chaperoni, senza toccare altri percorsi. Ancora più importante, in recenti studi non ancora pubblicati, il composto sembra migliorare l'ansia, la depressione e la memoria nei topi che imitano alcune caratteristiche dell'Alzheimer. I ricercatori hanno anche in programma di testare il composto nei topi modelli di Parkinson.
Però manomettere i chaperoni può essere complicato. A volte si bloccano su una cattiva proteina per troppo tempo. I chaperoni principali non discriminano molto. Essi riconoscono tutte le proteine non piegate ("qualsiasi cosa che è in disordine o allungata") e coprono quelle regioni esposte e adesive per evitare che si raggrumino, dice il neuroscienziato Chad Dickey della University of South Florida. Così è facile confondere i chaperoni con la tau, una proteina che si accumula nel cervello dei malati di Alzheimer.
Di norma la tau si lega ai microtubuli, nastri trasportatori molecolari che trasportano i cromosomi e le vescicole all'interno delle cellule. Nelle prime fasi della malattia, tuttavia, le proteine tau subiscono dei cambiamenti che le espellono dai microtubuli. Poiché la tau ha una struttura molecolare allentata, i chaperoni trattano la tau in fluttuazione libera come una proteina malripiegata. La bloccano cercando di rimetterla sui microtubuli, piuttosto che mandarla alla degradazione. Di conseguenza, la tau si accumula all'interno delle cellule formando i grumi infami che sono considerati una patologia caratteristica delle neurodegenerazioni come l'Alzheimer e la paralisi sopranucleare progressiva.
Una volta che una proteina si attacca a un chaperone, uno qualsiasi tra i vari co-fattori molecolari interviene per decidere il destino della proteina. In studi separati, pubblicati in giugno, i gruppi di ricerca hanno individuato due complessi di chaperoni che sembrano lavorare per far uscire dalle cellule le proteine collegate alle malattie. Il gruppo della Florida ha identificato un co-fattore che si aggancia alla tau, all'alfa-sinucleina e ad altre molecole associate alla malattia per sfrattarle. "Pensiamo che sia un estremo tentativo da parte dei neuroni di sbarazzarsi di cattive proteine", dice Dickey.
Nel frattempo, un team guidato da Yihong Ye, biologo cellulare dei National Institutes of Health, ha scoperto un altro percorso che usa diversi lavoratori della proteina per realizzare un simile scarico. Quest'ultimo meccanismo sembra trasportare solo l'alfa-sinucleina, mentre l'altro sistema può scaricare diverse proteine associate alle malattie neurodegenerative.
Gli scienziati non sono sicuri se i percorsi scoperti di recente sono collegati o se sono legati a un sistema identificato in precedenza che aiuta ad eliminare l'amiloide-beta e altre tossine fuori del cervello. Però i ricercatori sono incuriositi dalla possibilità che le cellule possano usare questi meccanismi di eliminazione per propagare proteine mal ripiegate in tutto il cervello; in questo caso puntare i meccanismi potrebbe plausibilmente rallentare la progressione della malattia.
I composti che puntano l'autofagia o inibiscono i chaperoni sono stati testati in molti studi clinici, per lo più in pazienti affetti da cancro. Il cancro è la prima malattia che i ricercatori hanno collegato all'autofagia. In generale gli scienziati pensano che l'autofagia protegga dal cancro, anche se alcune evidenze suggeriscono che può aiutare le cellule tumorali ad affrontare la scarsità di nutrienti e altri stress. Poiché l'impatto dell'autofagia sul cancro sembra andare in entrambe le direzioni, gli esperimenti sul cancro hanno testato delle terapie che migliorano l'autofagia così come i farmaci che la bloccano. Per le malattie neurodegenerative, questa ricerca è ancora nella fase iniziale. Un problema è che molte delle molecole sperimentali sono troppo grandi per entrare nel cervello, dice Dickey. Un'altra sfida: i farmaci non sono molto selettivi. Essi possono influenzare altri processi all'interno della cellula.
Tuttavia diversi composti che potenziano l'autofagia sono entrati nella sperimentazione umana per il trattamento di disturbi cerebrali. Uno (la rilmenidina) è un farmaco di prescrizione per il trattamento dell'ipertensione. Di recente gli scienziati hanno completato un test di sicurezza della rilmenidina in 16 adulti britannici con Huntington iniziale. E' in corso l'analisi dei dati, dice David Rubinsztein, genetista molecolare dell'Università di Cambridge, uno degli autori della ricerca.
La Bioblast Pharma, un'azienda biotech con sede in Israele, focalizzata sulle malattie rare, sta per lanciare uno studio di Fase I del trealosio, uno zucchero presente nelle piante, nei funghi e negli invertebrati. Lo studio dovrà arruolare volontari sani per ricevere il composto che induce autofagia per via endovenosa. Lo scorso mese dei ricercatori, guidati da Thomas Kukar, professore alla Emory University, hanno pubblicato un documento che dimostra che il trealosio può invertire le carenze lisosomiali in topi modelli di demenza frontotemporale.
E il laboratorio della Duff ha dei dati non ancora pubblicati che suggeriscono che il trealosio riduce la patologia tau e migliora il comportamento in topi modello di neurodegenerazione. "Sembra che basti eliminare tutta la spazzatura dal cervello", dice la Duff.
Fonte: Esther Landhuis in Scientific American (> English text) - Traduzione di Franco Pellizzari.
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non dipende da, nè impegna l'Associazione Alzheimer onlus di Riese Pio X. I siti terzi raggiungibili da eventuali links contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.




 Associazione Alzheimer OdV
Associazione Alzheimer OdV